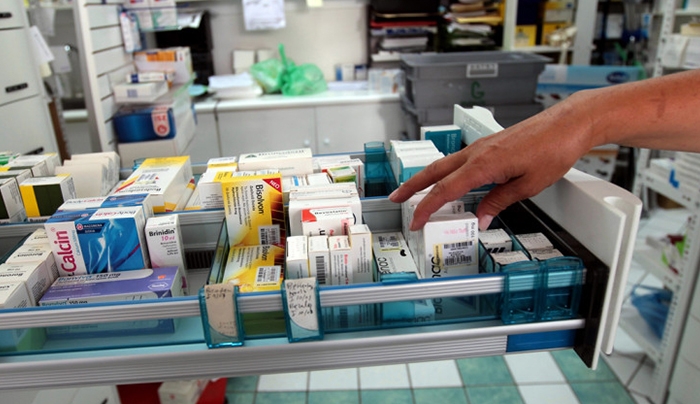
Τα 140 εκατομμύρια ευρώ φτάνουν οι οφειλές της Ελλάδας σε νοσοκομεία του εξωτερικού, για νοσηλεία πολιτών τα τελευταία 20 χρόνια.
Μάλιστα, στις 31 Μαΐου οι συγκεκριμένη οφειλή καθίσταται ληξιπρόθεσμη, κάτι που σημαίνει ότι απαιτείται να βρεθεί ρευστό την τελευταία στιγμή. Εξαιτίας αυτού έγινε σύσκεψη την Τετάρτη στο υπουργείο Υγείας υπό τον Παναγιώτη Κουρουμπλή, με τη διοίκηση του ΕΟΠΥΥ και τους εκπροσώπους των ασφαλιστικών ταμείων.
Από το ελληνικό Δημόσιο απαιτούν τα ανεξόφλητα νοσήλια η Ελβετία, η Γερμανία, η Γαλλία και η Μ. Βρετανία, σύμφωνα με τα στοιχεία. Αυτά αφορούν επεμβάσεις ή άλλες ιατρικές πράξεις στο εξωτερικό, στις οποίες υποβλήθηκαν Ελληνες ασφαλισμένη μετά από έγκριση του ασφαλιστικού τους φορέα.
Στην ίδια σύσκεψη τα στελέχη του ΕΟΠΥΥ σημείωσαν ότι η Ελλάδα διεκδικεί 100 εκατομμύρια ευρώ από ασφαλιστικά ταμεία άλλων ευρωπαϊκών χωρών για νοσηλείες πολιτών τους και πρότεινε συμψηφισμό.
Άτυπη παύση πληρωμών από τον ΟΑΕΕ - Καταβάλλει μόνο συντάξεις
Μάρτιος 10, 2015Mε μία ιδιότυπη στάση πληρωμών προς τρίτους έχει προχωρήσει ο ΟΑΕΕ προκειμένου να καλύψει στο ακέραιο και στην ώρα τους τις πληρωμές των συντάξεων, σύμφωνα με την Καθημερινή.
Συνολικά εκτιμάται ότι το Ταμείο χρωστά 505,9 εκατ. ευρώ στον ΕΟΠΥΥ, το Ασφαλιστικό Κεφάλαιο Αλληλεγγύης (ΑΚΑΓΕ), τα υπόλοιπα Ταμεία (για περιπτώσεις διαδοχικής ασφάλισης), αλλά και στο Δημόσιο (για την πληρωμή Φόρου Μισθωτών Υπηρεσιών). Μόνο στον ΕΟΠΠΥ τα χρέη φθάνουν τα 367 εκατ. Ευρώ.
Η πλειονότητα των οφειλών έρχεται από το 2014, όμως σύμφωνα με ασφαλείς πληροφορίες της Καθημερινής τα χρέη αυξάνονται επικίνδυνα, καθώς για πρώτη φορά στη λίστα των οφειλετών του ΟΑΕΕ προστίθενται το Δημόσιο, στο οποίο δεν αποδίδει φόρους της τάξης των 2,6 εκατ. ευρώ, το Ταμείο Επικουρικής Ασφάλισης Προσωπικού Οργανισμών Κοινωνικής Ασφάλισης (ΤΕΑΠΟΚΑ) με οφειλή 1 εκατ. ευρώ και ο ΕΟΠΥΥ για υποχρεώσεις όμως που προέρχονται από το νόμο 4254/2014 για την ιατροφαρμακευτική κάλυψη των ανασφάλιστων της τάξης των 2,4 εκατ. ευρώ.
Και αυτό γιατί τα ταμειακά υπόλοιπα του Ταμείου στις αρχές του μήνα ήταν 267,4 εκα.τ ευρώ ενώ οι υποχρεώσεις για τις συντάξεις ήταν 273,4 εκατ. ευρώ.
newmoney.gr
Νέες περιπέτειες: Στο φαρμακείο… με το εκκαθαριστικό της εφορίας
Μάρτιος 04, 2015Νέες “περιπέτειες” φαίνεται ότι περιμένουν τους ασφαλισμένους, μετά την πρόθεση του υπουργού Υγείας Παναγιώτη Κουρουμπλή να αλλάξει τα ποσοστά συμμετοχής των ασθενών στα φάρμακα και να θεσπίσει εισοδηματικά κριτήρια, με τη συμμετοχή- και άρα λογικά και το ποσό αποζημίωσης των σκευασμάτων από τον ΕΟΠΥΥ- να διαμορφώνονται ανάλογα με το εισόδημα.
“Εύκολη στα λόγια, δύσκολη στην πράξη” χαρακτηρίζουν πιο συγκεκριμένα φαρμακοποιοί και σύλλογοι ασθενών, με τους οποίους συνομίλησε το Capital.gr, την πρόταση της ηγεσίας του υπουργείου να εισάγει νέο σύστημα αποζημίωσης, κάνοντας λόγο για μια διαδικασία που αφενός θα χρειαστεί χρόνο μέχρι να υλοποιηθεί, αφετέρου θα προκαλέσει απίστευτο αλαλούμ στους ασφαλισμένους. Όπως εξηγούν, για να ισχύσουν εισοδηματικά κριτήρια με βάση τα οποία και θα εμφανίζεται το ποσοστό συμμετοχής κάθε φορά που ο γιατρός συνταγογραφεί ένα φάρμακο, θα πρέπει να υπάρξει διασύνδεση του taxis με το σύστημα της ηλεκτρονικής συνταγογράφησης και τα δεδομένα αυτά θα πρέπει να ανανεώνονται σε ετήσια βάση, όχι μόνο για τους ασφαλισμένους, αλλά και για τους ανασφάλιστους.
Το πώς θα γίνει αυτό προκαλεί ερωτηματικά. Οι σύλλογοι ασθενών με χρόνιες παθήσεις τονίζουν πως το υπουργείο Υγείας και ο ΕΟΠΥΥ δεν κατάφεραν τόσα χρόνια ούτε καν να καταρτίσουν μητρώα με τον αριθμό των ασθενών (registry) για τις συχνές νόσους (όπως ο διαβήτης), ούτε φυσικά να φτιάξουν πρωτόκολλα με θεραπευτικές ενδείξεις για τις κυριότερες ασθένειες, ενώ όσες προσπάθειες έχουν γίνει μέχρι σήμερα οφείλονται αποκλειστικά στην ιδιωτική πρωτοβουλία και στις επιστημονικές εταιρείες.
Εντύπωση προκαλεί επίσης και το γεγονός πως ο υπουργός Υγείας δεν έκανε λόγο για μείωση της συμμετοχής στα φάρμακα, όπως τουλάχιστον είχε υποσχεθεί κατά την ανάληψη των καθηκόντων του, αλλά για “δικαιότερη κατανομή για να προστατευθούν οι αδύναμοι”. Εντούτοις δεν έχει διασαφηνίσει ακόμη τα όρια των εισοδηματικών κριτηρίων, ούτε όμως και πως δεν θα ξεφύγει η φαρμακευτική δαπάνη, από τη στιγμή που ο ΕΟΠΥΥ θα κληθεί να πληρώνει περισσότερα χρήματα για αποζημίωση. Εξηγήσεις δεν έχουν δοθεί και για το από που θα καλυφθεί η μηδενική συμμετοχή στα φάρμακα για τους ανασφάλιστους πολίτες ή για όσους βρίσκονται κάτω από το όριο της φτώχειας, για τα οποία είχε δεσμευτεί ο κ. Κουρουμπλής. Το “καμπανάκι”, σύμφωνα με το ρεπορτάζ, μάλλον χτυπά για τις φαρμακευτικές εταιρείες, και δη για τις πολυεθνικές, καθώς υπάρχει η αίσθηση πως θα υποχρεωθούν σε περαιτέρω εκπτώσεις προς τον ΕΟΠΥΥ.
Σήμερα οι ασφαλισμένοι σε περίπτωση που επιλέξουν πρωτότυπα φάρμακα (αν και υπάρχει γενόσημο σκεύασμα στην ίδια κατηγορία) ή ακριβότερο γενόσημο από αυτό που αναφέρεται στη συνταγή, πρέπει επιπλέον να πληρώνουν- πέρα από την προβλεπόμενη συμμετοχή τους (25%)- εξ ολοκλήρου τη διαφορά μεταξύ της λιανικής τιμής των φαρμάκων και τη ασφαλιστικής τιμής (της τιμής δηλαδή που αποζημιώνει ο ΕΟΠΥΥ). Μεσοσταθμικά πάντως, η συμμετοχή των ασθενών (καθώς οι χρόνιοι πάσχοντες δεν καταβάλλουν συμμετοχή) υπολογίζεται σήμερα σε 27% περίπου, όταν το 2013 (πριν δηλαδή οι ασφαλισμένοι κληθούν να πληρώσουν τη διαφορά μεταξύ λιανικής και ασφαλιστικής τιμής) έφτανε το 18%.
Πηγή:capital.gr